Servizi
La perdita di udito, altrimenti detta ipoacusia è tanto più frequente quanto più aumenta l’età anagrafica e può essere causata da molteplici fattori, tra i quali ricordiamo principalmente :
- senescenza uditiva (cosiddetta presbiacusia), in relazione all’età anagrafica
- esposizione prolungata nel tempo, durante l’attività lavorativa, a fonti di rumore (esposizione professionale, ad es. coltivatori diretti, minatori, ferrovieri, motoristi, musicisti etc) senza adeguate coperture
- patologie acute o croniche dell’orecchio (ad es otiti, otosclerosi, colesteatoma etc)
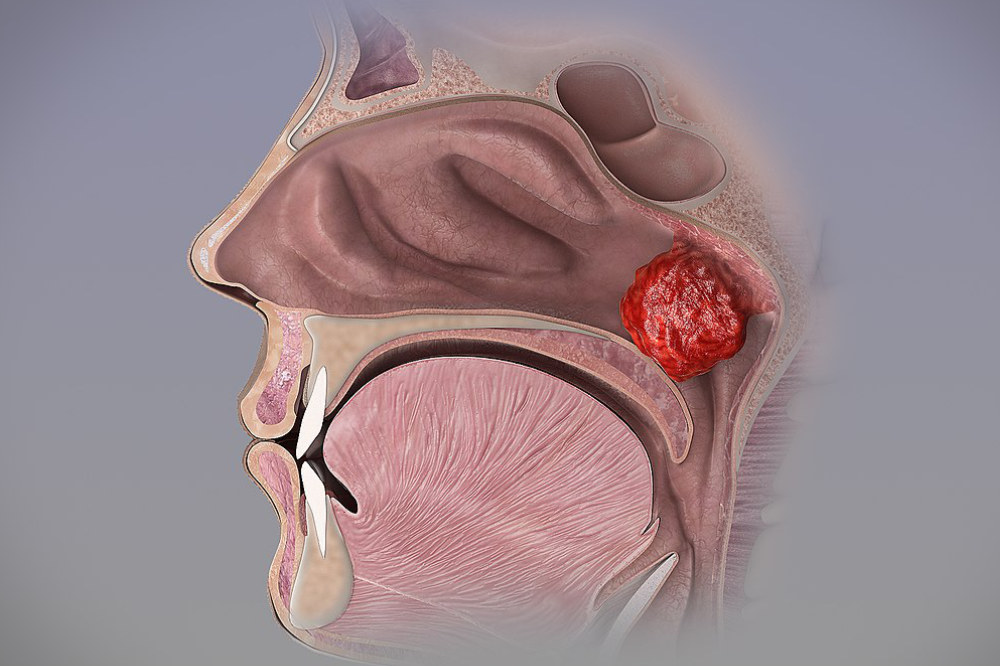
- patologie tumorali benigne o maligne dell’orecchio esterno, medio o interno
- perforazioni spontanee o traumatiche delle membrane del timpano
- problematiche minori quali tappi di cerume, eczema dei condotti uditivi esterni etc
- correlata a problematiche nasali disfunzionali con conseguente ototubarite e/o stenosi tubarica
La ipoacusia può associarsi o meno al Tinnitus, altrimenti detto Acufene, altro sintomo con genesi quanto mai multifattoriale (otologica o extraotologica), spesso fastidioso se non addirittura invalidante per il paziente
Sia la Ipoacusia che l’Acufene prevedono l’effettuazione di una visita ORL preliminare che potrà essere seguita, a giudizio dello specialista, dalla esecuzione di test mirati audiologici (ad es. esame audiometrico, impedenziometrico, test per acufeni, potenziali evocati stimolo ed evento correlati, etc) o extraotologici (diagnostica per immagini – TC e/o RM, valutazione neurologica , valutazione odontoiatrica etc); l’insieme dei dai complessivamente raccolti indirizzerà verso una delle terapie possibili per l’uno o l’altro sintomo, sia mediche che chirurgiche laddove necessarie
Da tenere in considerazione l’eventuale insorgenza di una IPOACUSIA IMPROVVISA, evento quanto mai invalidante in quanto in pochi secondi o minuti, in assoluto pieno benessere, il paziente si accorge di avere perduto gran parte della capacità uditiva in un orecchio, e che merita immediata diagnosi entro massimo 48/72 ore , al fine di avere migliore possibilità di recupero terapeutico. Nel sospetto di una ipoacusia improvvisa (che ha origine virale o vascolare), va richiesta immediatamente consulenza ORL
In generale le terapie per le forme di Acufeni ed Ipoacusia Improvvisa prevedono inizialmente un ciclo in regime di DH ORL, con Gas Carbogeno (gas miscelato con 95% di O2 e 5 % di CO2) con sedute ripetute per alcuni giorni , sempre a discrezione dello specialista ORL; in caso di insuccesso passaggio a ciclo di Ossigeno Terapia Iperbarica nei centri di riferimento regionali
Vi è inoltre la possibilità di terapie mediche sostanzialmente a base di integratori specifici
La terapia chirurgica si effettua in casi selezionati che evidenziano certe anomalie correggibili chirurgicamente (ad es. perforazione della membrana del timpano)
Per quanto inerente la popolazione pediatrica (quindi sino intorno ai 14/15 anni di età), sussistono essenzialmente solo generalmente 2 problematiche che portano i bambini a consulenza specialistica ORL per problemi adeno – tonsillari:
– Problematica ostruttiva, caratterizzata da atteggiamento di bocca socchiusa, russamento notturno con o senza apnee riferite, generali difficoltà respiratorie, fenotipo atopico (bambini caratterizzati da carnagione chiara, capelli biondi o castani, occhi azzurri o verdi), fenotipo Irlandese (bambini con capelli rossi, lentiggini / efelidi cutanee, occhi azzurri o verdi). L’esame endoscopico consente di valutare esattamente la/e sedi ostruttive (turbinale, adenoidea, tonsillare) e quantificarne il grado complessivo di ostruzione, che , se superiore a certi parametri, prevede indicazione chirurgica
– Problematica infettiva, caratterizzata da flogosi tonsillari recidivanti, con iperpiressia, spesso muco nasale o dall’orecchio; è il numero e l’intensità degli episodi infettivi che, s superiore ai parametri stabiliti dalle Linee Guida ORL Nazionali, determinerà l’eventuale indirizzo chirurgico
– problematica mista infettivo – ostruttiva
– da considerare anche una particolare forma di Tonsillite cronica recidivante (PFAPA) che si caratterizza per flogosi ripetute a distanza di pochi giorni / settimane una dall’altra e che ha come elemento caratteristico che rientra con la somministrazione di cortisonico in due singole somministrazioni, a tempo “0” e dopo 12 h; in questo caso l’opzione chirurgica appare decisamente la migliore possibile
Laddove la terapia medica non riesca a garantire una normalizzazione stabile dei sintomi, è indicata l’opzione chirurgica sotto forma di adeno – tonsillectomia eventualmente associata a possibile apposizione di Drenaggi Trans Timpanici (DTT) qualora sia presente una otite media essudativa con Timpanogrammi piatti (vengono eseguiti a richiesta dello specialista nel percorso pre operatorio).
L’intervento di sola adenoidectomia consente la dimissione, salvo complicanze, nel tardo pomeriggio ed ha medio tempo di guarigione in 7/10 gg
L’intervento combinato di adeno – tonsillectomia prevede la dimissione, salvo complicanze, il giorno successivo (pertanto 1 notte in Ospedale) ed ha una prognosi di 15 gg
Un genitore accompagna il bambino in Sala Operatoria sino al momento dell’addormentamento, e rimane ricoverato con lui sino alla dimissione
Al momento della dimissione viene consegnato un modulo con i farmaci da assumere nel post operatorio, unitamente ai consigli dietetici, fisici e comportamentali durante il periodo di guarigione; particolare attenzione viene rivolta a possibili complicanze ed alla loro gestione con anche riferimenti telefonici per tali evenienze
In qualche caso particolare, il riferire da parte dei genitori di certe e/o continue crisi di apnea notturna, è indicata la possibilità di esecuzione di una Pulsiossimetria VS Polisonnografia notturna, i cui risultati potranno anche indicare i giusti tempi di attesa per l’intervento previsto; va peraltro ricordato che tutti i bambini del gruppo “ostruttivo” presentano qualche crisi di apnea nel sonno, correlata alla ipertrofia adenotonsillare e che scompare una volta guariti dall’atto chirurgico
Molteplici possono essere le patologie, benigne o maligne, che interessano il piano laringeo, e possono riassumersi principalmente in:
- problematiche di alterazione della timbrica e/o della intensità vocale, in soggetti che utilizzano la voce per motivi professionali (insegnanti, cantanti, etc), oppure in persone esposte professionalmente alla inalazione di polveri o solventi o simili ( benzinai, falegnami, carrozzieri etc) oppure in fumatori, principalmente di sigaretta
- la diagnosi viene effettuata durante la visita specialistica ORL tramite una VideoFibroLaringoscopia con ottica flessibile, con fibroscopi pediatrici, senza necessità di anestesia e della durata di 1 – 2 minuti al massimo; non è necessaria sedazione ed è preferibile essere digiuni da almeno 2 ore
Una volta ottenuta diagnosi certa o presunta l’evoluzione prevede diverse possibilità:
- terapia medica
- terapia riabilitativa Logopedica, indirizzata dallo specialista
terapia chirurgica sotto forma iniziale di Microlaringosospensione (MLSD), che riproduce, in assetto chirurgico ed in Anestesia Generale, l’evidenza endoscopica, ma consente di visualizzare senza problemi reflessogeni il piano laringeo e, laddove necessario, eseguire biopsie mirate finalizzate a diagnosi istologica. Il ricovero in questo caso prevede la quasi certa possibilità di dimissione in serata stessa, una prognosi di 5/7 giorni finalizzata solo all’assoluto riposo vocale necessario
La sinusite (o anche, più correttamente, rinosinusite) è una patologia e si manifesta con naso chiuso accompagnata da secrezioni di muco spesso denso e, talora, purulento.
In forma acuta presenta sintomi che possono perdurare da 7 sino anche a 15/20 giorni; cronicizzata può arrecare malessere anche sino a 3 o più mesi, associandosi a cefalea, dolore mascellare e, più in generale algie del massiccio facciale.
La rinosinusite rappresenta l’infiammazione dei seni paranasali, ossia di quelle cavità pneumatiche del massiccio facciale che servono per alleggerire il peso del cranio, e può essere congenita, a seguito di malformazione in eccesso o in difetto delle ossa craniche, per motivi allergici specifici o aspecifici, traumatismi del massiccio facciale, oppure acquisita, a seguito di contaminazione batterica, virale o da altri microrganismi .
Il medico otorinolaringoiatra esegue diagnosi attraverso 3 distinti elementi:
- raccolta anamnestica da parte del paziente
- Videofibroscopia nasale (esame ambulatoriale effettuato tramite endoscopio collegato a telecamera attraverso le fosse nasali), in maniera assolutamente indolore per il paziente, qualunque ne sia l’età
- Esame radiologico sotto forma di TC senza mezzo di contrasto, nelle proiezioni assiali, coronali e, se necessario, sagittali, che permette di avere una diagnosi differenziale e di risalire più facilmente alle cause della patologia, nonché come riferimento di reperi in caso di evoluzione chirurgica.
L’insieme dei dati raccolti consenti di determinarne la possibile evoluzione:
- terapia medica, in comunione con le Linee Guida delle Società ORL Nazionale ed Internazionali.
Terapia Chirurgica, laddove l’insieme dei dati raccolti, associata a mancata risposta terapeutica, non consentono di procedere ulteriormente con le sole terapie mediche. Oggi la soluzione chirurgica universalmente effettuata per le sinusiti croniche, associate o meno a poliposi nasali , è la chirurgia endoscopica funzionale dei seni paranasali, chiamata FESS (Functional Endoscopic Sinus Surgery). Questa tecnica chirurgica mininvasiva utilizza ottiche endoscopiche, videocamere e strumenti dedicati con cui è possibile intervenire con grande precisione in spazi e superfici anche molto ridotti. Questo atto chirurgico ha una durata media di 60/90 minuti, si effettua in Anestesia Generale, e consente, salvo complicanze, la dimissione dopo 2/3 giorni; va seguito da controlli ambulatoriali mirati e concordati per le prime settimane del post operatorio, al fine di mantenere deterse dal muco residuo le fosse nasali e prevenirne possibili epistassi conseguenti a caduta delle escare endonasali; dopo questo intervento il beneficio risulta relativamente immediato; la prima fase di guarigione si completa in 15/20 gg e nelle settimane successive si completa il processo di fisiologica detersione nasale; la ripresa delle attività lavorative si compie mediamente dopo 15 giorni
Un dato importante ed essenziale: Il russamento e la Sindrome dell’Apnea Ostruttiva nel Sonno (OSAS) rappresentano un problema sanitario, sociale ed economico che interessa non meno del 30% della popolazione mondiale adulta, più frequente nel sesso maschile rispetto al femminile.
Il corretto iter diagnostico prevede l’esecuzione di almeno questi 2 esami fondamentali:
- visita ORL con Fibroscopia, finalizzata a determinare i siti ostruttivi ed a quantificarne la percentuale ostruttiva, al fine di determinare la più corretta opzione terapeutica; i siti ostruttivi sono il naso, il palato, la base della lingua, l’ipofaringe ed ognuno di questi presenta delle sottosedi specifiche
- la Polisonnografia notturna (PSG) che prevede il posizionamento di alcune fasce e sensori volti complessivamente a valutare entità di russamento ed apnee notturno, posizione del corpo durante il sonno, frequenza cardiaca, monitoraggio della saturazione notturno, e molti altri parametri; il Medico, dopo averlo posizionato per la notte, ritira gli strumenti la mattina successiva e legge quanto evidenziato nei parametri registrati, formulando un referto preciso e puntuale dei suddetti parametri
l’insieme dei dati Polisonnografici ed Endoscopici consente al medico ORL di identificare il problema della Sindrome delle Apnee Ostruttive nel Sonno (OSAS) e di garantirne la migliore indicazione terapeutica (terapia ventilatoria notturna VS opzione chirurgica (di competenza quasi esclusiva ORL) VS opzioni alternative quali ad es bite notturno o altro).
E’ importante ricordare che mentre il russamento è un problema soprattutto per chi dorme a fianco del russatore l’OSAS è una vera e propria malattia che nel corso degli anni può portare a problemi cardiovascolari (ipertensione, aritmie cardiache, infarti, ictus), stanchezza cronica, cefalea, calo della libido, obesità, irritabilità e depressione.
La vertigine è una patologia molto comune che colpisce almeno una volta nella vita buona parte della popolazione. A livello dell’orecchio interno oltre alla coclea si trova anche il vestibolo o organo dell’equilibrio. Questa struttura è una sorta di labirinto scavato all’interno dell’osso temporale. Il vestibolo è formato da cavità e canali che sono pieni di liquido. Quando un paziente ha un problema in queste strutture può avere la vertigine. Le vertigini sono spesso associate a nausea o vomito, in forme variabili, nonché, in alcuni casi, anche ad ipoacusia e sensazione di ovattamento auricolare (senso di orecchio pieno).
Una delle vertigini più comunemente riscontrata è la vertigine posizionale parossistica benigna (VPPB).
- Vertigine : allucinosi della sensibilità spaziale (sono seduto e mi sembra di cadere…)
- Posizionale: correlata a movimenti più o meno bruschi della testa rispetto al tronco (piegarsi in avanti, scendere dal letto, girarsi di scatto etc)
- Parossistica: Fenomeno accessionale, aperiodico, talora violento
- Benigna: anche senza terapia guarisce, seppur più lentamente
Altre forme di vertigine correlate a disordini dell’orecchio e comunemente presenti sono la Vertigine Menierica o Menieriforme, la Neuronite Vestibolare, la Vertigine Emicranica; le caratteristiche sintomatologiche possono riassumersi nei 3 principali sintomi: Vertigine, Ipoacusia, Acufeni, variamente presenti e variamente accompagnati da sintomatologia neuro – vegetativa (nausea, vomito, sudorazione fredda etc).
La diagnosi differenziale è a carico del medico ORL, che deve anche sapere immediatamente distinguere una vertigine periferica (a genesi otologica) da una Vertigine centrale (a genesi dall’encefalo – cervello e cervelletto)
Le terapie mediche delle vertigini otologiche sono gestite dallo specialista ORL
Ottimi risultati terapeutici prevede anche la terapia, in regime di DH ORL, con Gas Carbogeno (gas miscelato con 95% di O2 e 5 % di CO2) con sedute ripetute per alcuni giorni , sempre a discrezione dello specialista ORL
Buona regola per tutte le vertigini è muoversi appena possibile perché il nostro equilibrio migliora se allenato adeguatamente anche tramite esercizi specifici di Riabilitazione Vestibolare.
Iscriviti alla Newsletter
Ricevi le news e go aggiornamenti via email
Indicazioni
Ottieni le indicazioni stradali
Mobile
331 967 3637
Prenotazioni
800 00 44 88
info@piercarlofrasconi.it